Τι ανέδειξε η έρευνα:
- Η χώρα διαθέτει ένα από τα μικρότερα ποσοστά εθελοντών αιμοδοτών στην Ευρώπη.
- Οι καμπάνιες σταμάτησαν λόγω πανδημίας αλλά δεν ξανάρχισαν ποτέ.
Από το 2005 που ιδρύθηκε το Εθνικό Κέντρο Αιμοδοσίας απέκτησε οργανισμό μόνο το 2016! - Το 2022 πληρώσαμε σχεδόν 1,5 εκατ. € για εισαγωγές αίματος από την Ελβετία
- Ακόμη και σήμερα πολυμεταγγιζόμενοι ασθενείς αναγκάζονται να πληρώνουν στην μαύρη αγορά φιάλες αίματος
- Άλλα ωράριο λειτουργίας στις ιστοσελίδες των νοσοκομείων και άλλο αν τηλεφωνήσεις για ραντεβού
- Τηλεφωνικά κέντρα χωρίς τηλεφωνήτριες και πρωινό ωράριο λειτουργίας
- Κλείνει το μοναδικό κέντρο αιμοληψίας εκτός νοσοκομείων στο Αιγάλεω λόγω έλλειψης γιατρού!
Των Δημήτρη Χατζηνικόλα, Ιωάννας Στασινού
Οι Data Journalists «ανοίγουν» το μεγάλο θέμα της αιμοδοσίας και των αναγκών της χώρας μας σε αίμα.
Για τον απλό και μόνο λόγο ότι εν έτει 2023 στην Ελλάδα και παρά τις κατά καιρού εξαγγελίες παραμένει ακόμη ζητούμενο η ύπαρξη ενός ενιαίου κέντρου που θα έχει τη διαχείριση, το ανθρώπινο δυναμικό και τον τεχνολογικό εξοπλισμό να φέρει εις πέρας το δύσκολο έργο της κάλυψης, με ασφάλεια, των αναγκών μας σε αίμα.
Ίσως θα έφτανε μόνο να πούμε ότι χειρουργείο χωρίς αίμα δεν μπορεί να γίνει σε καμία χώρα του πλανήτη και ότι το αίμα έχει χρόνο ζωής τριάντα ημέρες μόνο.
Οι ευθύνες των δυο τελευταίων υπουργών Υγείας, Βασίλη Κικίλια και Θάνου Πλεύρη είναι τεράστιες. Παρότι το πρόβλημα είναι διαχρονικό, οι συγκεκριμένοι διαχειρίστηκαν την πανδημία και όλες τις έκτακτες καταστάσεις που προέκυψαν εξαιτίας της και όχι μόνο δεν μερίμνησαν για να αυξηθεί η επάρκεια αίματος στη χώρα, αλλά έδωσαν τη χαριστική βολή σε ένα προβληματικό σύστημα που θέτει σε κίνδυνο ανθρώπινες ζωές και κοστίζει πανάκριβα στη χώρα. Τα εκατομμύρια που ξοδεύονται κάθε χρόνο για εισαγωγές αίματος (όπως καταδεικνύουν τα έγγραφα που παρουσιάζουν οι Data Journalists) αν είχαν επενδυθεί σωστά στο ΕΣΥ και τα κατά τόπους αιματολογικά κέντρα, ή σε δημόσιες καμπάνιες με στόχο την αύξηση των δοτών, τότε θα είχε λυθεί άπαξ δια παντός ένα χρόνιο ζήτημα.
Από το 1976 όπου καταργήθηκε η επ’ αμοιβή αιμοδοσία στη χώρα μόνο το 55% περίπου των αναγκών της σε αίμα (περίπου 650.000 μονάδες αίματος/έτος) καλύπτεται από εθελοντές αιμοδότες.
Το 35-40% από το συγγενικό και φιλικό περιβάλλον και ένα μικρό ποσό από τον στρατό και τον Ελβετικό Ερυθρό Σταυρό.
Για να έχουμε μια τάξη μεγέθους στις υπόλοιπες χώρες της Ευρώπης και ειδικά στον ανεπτυγμένο Βορρά το 100% των αναγκών του αίματος καλύπτεται από εθελοντές αιμοδότες.
Εδώ πρέπει να τονιστεί ότι οι δείκτες για τα μεταδιδόμενα νοσήματα είναι πολύ υψηλότεροι στους μη εθελοντές αιμοδότες αφού προσέρχονται στα κέντρα αιμοδοσίας λόγω ανάγκης συνεπώς πολλοί από αυτούς κρύβουν για παράδειγμα νοσήματα ή συμπεριφορές που αντενδείκνυνται.
Αίμα μπορεί κάποιος να προσφέρει σε οποιοδήποτε Νοσοκομείο του Ε.Σ.Υ διαθέτει αιμοδοσία. Επίσης υπάρχουν και κινητά συνεργεία που διοργανώνουν αιμοληψίες σε χώρους εργασίας αλλά και αλλού.
Στην Ελλάδα αυτήν τη στιγμή λειτουργούν οι 96 μονάδες αιμοδοσίας εντός των κρατικών νοσοκομείων σε όλη την επικράτεια και περισσότερες από 2000 (!) εθελοντικές ομάδες. Μόνο στην Αττική έχουμε 23 νοσοκομεία που διεξάγουν αιμοληψίες αλλά μόνο τα οκτώ στέλνουν το αίμα που συλλέγουν στο ΕΚΕΑ. Τα υπόλοιπα το κρατούν στις δικές τους τράπεζες αίματος. Να σκεφτεί κανείς ότι στην Ελβετία όπου αγοράσουμε αίμα υπάρχει μόνο μια ομάδα τους «Καλούς Σαμαρείτες». Εδώ, λένε οι γιατροί, «όποιος θέλει κάνει έναν σύλλογο».
Το κακό με αυτόν τον πολυκερματισμό, όπως περιγράφουν οι αρμόδιοι και οι γιατροί είναι ότι ο καθένας έχεις την πολιτική του και τις ανάγκες του. Μπορεί φυσικά να δανείσει ο ένας στον άλλο αίμα όταν το χρειαστεί αλλά με τη σειρά του θα το ζητήσει πίσω. Ο κεντρικός έλεγχος από το ΕΚΕΑ είναι υποτυπώδης και επί της ουσίας δεν μπορεί κάποιος οπουδήποτε στη χώρα, με το πάτημα ενός κουμπιού στον υπολογιστή του, να δει που υπάρχει για παράδειγμα η ομάδα αίματος που χρειάζεται και να την προμηθευτεί.
Οι τέσσερις σταθερές που θα μάθει κανείς αν ρωτήσει για το αίμα είναι ότι: Τα κράτη πρέπει να στοχεύουν να γίνουν αυτάρκη σε αίμα. Οι αιμοδότες δεν θα πρέπει να αμείβονται. Η συλλογή, ο έλεγχος και διάθεση αίματος και προϊόντων του δεν θα πρέπει να γίνονται με γνώμονα το κέρδος. Και ότι η ασφάλεια και η ποιότητα των προϊόντων του αίματος θα πρέπει να είναι εγγυημένη.
Αυτό όμως στα χαρτιά γιατί στην πράξη τα πράγματα δεν είναι πάντα έτσι. Για παράδειγμα διαβάζουμε στο διαδίκτυο ότι το πρώτο εξάμηνο του 2022, το «Αγία Σοφία», όπου εξυπηρετούνται 830 ασθενείς με θαλασσαιμία και δρεπανοκυτταρική νόσο, διέθετε 18.594 μονάδες αίματος (6.883 από δικές του αιμοληψίες, εντός και εκτός νοσοκομείου, 681 μονάδες από το Εθνικό Κέντρο Αιμοδοσίας, 1.430 μονάδες από άλλα νοσοκομεία και 9.600 από την Ελβετία).
Οι ανάγκες όμως για το εξάμηνο ανέρχονταν σε 30.000 μονάδες αίματος. Το νοσοκομείο έχει τους περισσότερους μεταγγιζόμενους ασθενείς στη χώρα, καθώς πρόκειται για νοσήματα που κατά κανόνα διαγιγνώσκονται στη βρεφική ηλικία. «Μας έγραψαν στο “Παίδων” και μείναμε εκεί. Κανείς δεν περίμενε ότι θα μεγαλώσουμε τόσο», λέει η Α‘ Αντιπρόεδρος της Ελληνικής Ομοσπονδίας Θαλασσαιμίας ΕΟΘΑ Μυρίλλα Ιωάννα.
Υπάρχουν οι μεταγγιζόμενοι ασθενείς που για να διακινδυνεύσουν τη μετάγγισή τους, την ώρα που πρέπει, φέρνουν αιμοδότες από το οικείο περιβάλλον τους. Αν δεν έχουν συγγενείς αναγκάζονται να καταφύγουν στην πληρωμή αιμοδοτών. Υπήρξαν καταγγελίες για πληρωμές 70 -100 ευρώ τη φορά.
Η κατάσταση χειροτέρεψε έτι περαιτέρω την περίοδο της πανδημίας και των lockdowns όπου παρατηρήθηκαν σοβαρότατες ελλείψεις σε αίμα θέτοντας καθημερινά σε κίνδυνο την υγεία και τη ζωή συμπολιτών μας που χρειάζονταν επειγόντως μετάγγιση αίματος.
Μεγάλη έλλειψη είχε παρατηρηθεί από την Πρωτοχρονιά και μετά σε όλα τα τμήματα αιμοδοσίας της χώρας με αποτέλεσμα τόσο τα ίδια τα νοσοκομεία, όσο και το Εθνικό Κέντρο Αιμοδοσίας να κρούουν το καμπανάκι του κινδύνου και να ζητούν από τους συμπολίτες αυτή τη δύσκολη περίοδο να μην ξεχνούν πως υπάρχουν πολλοί ασθενείς που τους έχουν ανάγκη.
Όπως είχε αναφέρει τότε ο Πρόεδρος του Εθνικού Κέντρου Αιμοδοσίας, Παναγιώτης Κατσίβελας, από την Πρωτοχρονιά και μετά παρατηρήθηκε μεγάλη έλλειψη αίματος σε όλη την Ελλάδα εξαιτίας της αύξησης των κρουσμάτων από την παραλλαγή Όμικρον, αλλά και γενικότερα επειδή ο κόσμος φοβόταν να επισκεφτεί τα νοσοκομεία της περιοχή του προκειμένου να γίνει εθελοντής αιμοδότης.
Στις καλένδες η προσπάθεια για ενιαίο κέντρο διαχείρισης
Το 2016 επί προηγούμενης διοίκησης έγινε μια πρώτη σοβαρή προσπάθεια κεντρικής διαχείρισης από ένα ενιαίο κέντρο στην Αθήνα και ένα στη Θεσσαλονίκη. Και ταυτόχρονα μια προσπάθεια να ενισχυθεί ο εθελοντισμός και να δημιουργηθούν τέσσερα πολυκέντρα αιμοδοσίας στην Αθήνα. Ένα πίσω από το «Ελπίς» αλλά σε ξεχωριστό χώρο, ένα στον Δήμο Καλλιθέας, ένα στο ισόγειο των τραπεζών που κάηκαν στα τραγικά γεγονότα της Marfin και ένα στο Αιγάλεω στο «Μαυροθαλασίτης». Τελικά λειτούργησε μόνο το τελευταίο και αυτό όπως καταγγέλλουν οι εργαζόμενοι κλείνει διότι δεν έχει γιατρό. Δηλαδή το υπουργείο δεν φρόντισε να διορίσει ή έστω να αποσπάσει έναν γιατρό στην μοναδική αίθουσα αιμοδοσίας εκτός των νοσοκομείων στην Αττική.
Την ίδια ώρα οι καμπάνιες για την εθελοντική αιμοδοσία είναι απλά ζητούμενο. Σταμάτησαν λόγω πανδημίας αλλά δεν ξεκίνησαν ποτέ, ούτε στα ΜΜΕ, ούτε στα σχολεία. Παρά τις ελλείψεις, παρά το χαμηλό ποσοστό εθελοντών αιμοδοτών και παρά τις αγορές από τη Ελβετία.
Το Εθνικό Κέντρο Αιμοδοσίας (ΕΚΕΑ) δημιουργήθηκε επί Νικήτα Κακλαμάνη το 2005. Όχι γιατί το θέλαμε, λένε οι κακές γλώσσες, αλλά διότι μας το επέβαλε οι Ε.Ε..
Να σκεφτεί κανείς ότι από το 2005 μέχρι το 2016 δεν είχε οργανισμό.
Έντεκα ολόκληρα χρόνια. Κάποιο γιατροί λένε με πίκρα ότι απλά «κόψαμε κορδέλα» γιατί επί της ουσίας δεν το στηρίξαμε ποτέ. «Πήραμε όλο το πλάσμα της Νίκαιας και το πήγαμε στο ΕΚΕΑ».
Το θέατρο του παραλόγου με τα ωράρια λειτουργίας
Αν κάποιος μπει στις ιστοσελίδες των νοσοκομείων θα δει άλλα ωράρια λειτουργίας για αιμοδοσία ενώ αν τηλεφωνήσει θα διαπιστώσει ότι τίποτε από όσα αναγράφονται δεν ισχύει.
Για παράδειγμα το μόνο νοσοκομείο στην Αττική που διαθέτει απογευματινή βάρδια αιμοδοσίας είναι το Γενικό Νοσοκομείο Αθηνών Κοργιαλένειο – Μπενάκειο Ελληνικός Ερυθρός Σταυρός. Και απλά στο Άγιος Σάββας, στο Γεώργιος Γεννηματάς και στον Ευαγγελισμό τα τμήματα είναι ανοιχτά μέχρι τις 18:00, τις 17:30 και τις 17:30 και μόνο από Δευτέρα έως Τετάρτη αντίστοιχα.
Στα υπόλοιπα νοσοκομεία τα κέντρα αιμοδοσίας κλείνουν από τις 13:30 μέχρι τις 14:30. Ενώ απαιτείται πριν την προέλευση τηλεφωνικό ραντεβού όπου διαπιστώσαμε ότι σε κάποια νοσοκομεία το τηλεφωνικό κέντρο λειτουργεί μόνο δύο ώρες την ημέρα (για παράδειγμα 10:00 με 12:00) λόγω έλλειψης προσωπικού!
Το αποτέλεσμα είναι ο αποκλεισμός των εργαζόμενων αφού για να δώσει κάποιος αίμα πρέπει να πάρει άδεια από τη δουλειά του και να ακολουθήσει μια διαδικασία που περισσότερα προβλήματα του δημιουργεί παρά του επιλύει.
Οι Data Journalists τηλεφώνησαν στα μεγαλύτερα νοσοκομεία της Αθήνας παριστάνοντας τους εθελοντές αιμοδότες προκειμένου να διαπιστώσουν αν ισχύουν τα ωράρια λειτουργίας που αναγράφονταν στις ιστοσελίδες των νοσοκομείων. Στα περισσότερε εξ αυτών αλλά αναγράφονταν στο διαδίκτυο και άλλα έλεγαν στα τηλέφωνα.
Τα πραγματικά ωράρια λειτουργίας
- Γενικό νοσοκομείο Γεώργιος Γεννηματά
Καθημερινές : 8:00 – 5:30
Σαββατοκύριακο / αργίες 8:00 – 1:30 - Ιπποκράτειο γενικό νοσοκομείο
Καθημερινές : 8:30 -2:30 .
Αργίες και Σ.Κ: 8:30 -1:30 - Γενικό Νοσοκομείο Σωτηρία
Καθημερινές μόνο : 8:30 – 2:00 - Γενικό νοσοκομείο Αθηνών Ελπίς
Καθημερινές και ΣΚ : 8:45 -1:30 - Άγιος Σάββας
Καθημερινές: 9:00 – 18:00 - ΓΝΑ Αλεξάνδρα:
Καθημερινές 8:00 – 1:30 - Κωνσταντοπούλειο Γενικό Νοσοκομείο
Καθημερινές : 8-30 -14:00 - Γενικό Νοσοκομείο Αθηνών Κοργιαλένειο – Μπενάκειο Ελληνικός Ερυθρός Σταυρός
Καθημερινές 9:00 – 1:30 και απόγευμα 17:00 -19:30
ΣΚ μόνο πρωί όταν εφημερεύει το νοσοκομείο - Λαϊκό νοσοκομείο
Καθημερινές : 9:00 -16:00
ΣΚ 9:00 – 14:00 - Ευαγγελισμός
Δευτέρα – Τέταρτη 8:30 – 5:30 και Τρίτη – Πέμπτη – Παρασκευή 8:30 -2:30
Σάββατο 9:00-14:00
Αν κάποιος αναζητήσει στη Διαύγεια τις πιστώσεις για αγορά αίματος από την Ελβετία για παράδειγμα το 2022 θα ανακαλύψει τέσσερεις πιστώσεις συνολικού ύψους 1.350.872 €. Ποσό που δεν είναι ιδιαίτερα μεγάλο αλλά σε κάθε περίπτωση θα μπορούσε να εξοικονομηθεί αν είχε αναπτυχθεί η εθελοντική αιμοδοσία. Για δε τις αγορές από την Ελβετία οι πάσχοντες από Μεσογειακή Αναιμία συστήνουν πολύ προσοχή διότι από αυτές καλύπτονται σχεδόν σε απόλυτο βαθμό οι ανάγκες τους σε αίμα κάθε δύο ή τρεις εβδομάδες.
Δείτε τις σχετικές πιστώσεις:


Τα κέντρα αιμοδοσίας στην Ελλάδα
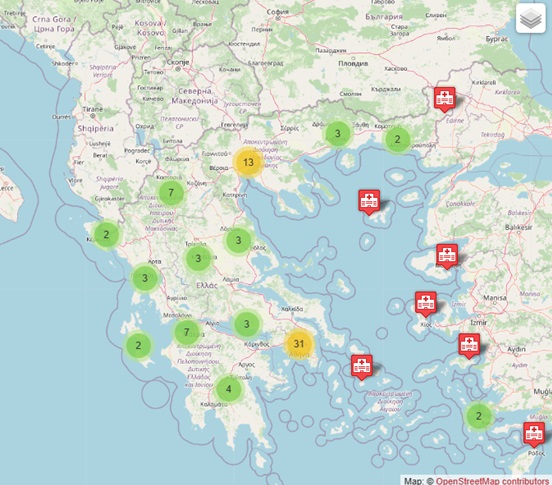
Τι είναι η Μεσογειακή Αναιμία και ποιες οι ανάγκες των πασχόντων
Η Ιατρός Βιοπαθολόγος, Α’ Αντιπρόεδρος Ελληνικής Ομοσπονδίας Θαλασσαιμίας ΕΟΘΑ και γ.γ. του Πανελληνίου Συλλόγου Πασχόντων από Μεσογειακή Αναιμία & Δρεπανοκυτταρική Νόσο, Βάνα Μυρίλλα εξηγεί σχετικά στους Data Journalists:
Η Θαλασσαιμία (Μεσογειακή Αναιμία) και η Δρεπανοκυτταρική Νόσος (Δρεπανοκυτταρική και Μικροδρεπανοκυτταρική Αναιμία) είναι κληρονομικά νοσήματα που ανήκουν στις αιμοσφαιρινοπάθειες.
Η βασική θεραπεία της Θαλασσαιμίας και ορισμένες φορές και της Δρεπανοκυτταρικής Νόσου είναι οι τακτικές προγραμματισμένες μεταγγίσεις ερυθρών αιμοσφαιρίων.
Από κάθε ασκό αίματος μπορούμε μετά το διαχωρισμό να έχουμε τρία προϊόντα: πλάσμα, ερυθρά αιμοσφαίρια και αιμοπετάλια τα οποία χρησιμοποιούνται το καθένα και σε άλλη ανάγκη/νόσο.
Στη χώρα μας ζουν 2.500 περίπου τακτικά μεταγγιζόμενα άτομα με Θαλασσαιμία και μαζί με την ενδιάμεση μορφή της και τη Δρεπανοκυτταρική Νόσο φτάνουν τις 4-5.000 Οι τακτικά μεταγγιζόμενοι χρειάζονται 2-3 μονάδες αίματος κάθε 2-3 εβδομάδες.
Οι ασθενείς της χώρας μας και κυρίως οι πολυμεταγγιζόμενοι δεν απολαμβάνουν την ίδια ποιότητα φροντίδας όσον αφορά στη μετάγγιση αίματος με τους ασθενείς των ανεπτυγμένων χωρών του ΟΟΣΑ. Τα άτομα με θαλασσαιμία χρειάζονται περίπου 120.000 μονάδες/έτος.
Η Ελλάδα χρειάζεται περίπου 650.000 μονάδες αίματος/έτος για να καλύψει τις συνολικές της ανάγκες. Από αυτές το 55% καλύπτεται από εθελοντές αιμοδότες, το 35-40% από το συγγενικό και φιλικό περιβάλλον και ένα μικρό ποσό από το στρατό και τον Ελβετικό Ερυθρό Σταυρό. Η εισαγωγή αίματος από την Ελβετία άρχισε το 1979, όταν δια νόμου απαγορεύθηκε η αμειβόμενη αιμοδοσία, ώστε να καλύπτονται οι ανάγκες των ασθενών με μεσογειακή αναιμία μέχρις την πλήρη ανάπτυξη της Εθελοντικής Αιμοδοσίας.
Όμως 40 χρόνια μετά συνεχίζουμε να εισάγουμε αίμα για να εξασφαλιστούν οι τακτικές και προγραμματισμένες μεταγγίσεις αίματος των ασθενών με μεσογειακή αναιμία. Δυστυχώς το 2013 το υπουργείο υγείας αποφάσισε να μειώσει την εισαγωγή αίματος σταδιακά ώστε μέχρι το 2020 να φτάσει στο 50% της αρχικής ποσότητας Υποτίθεται ότι μέχρι τότε θα είχε ολοκληρωθεί το έργο του Ε.ΚΕ.Α και θα είχε εξασφαλιστεί η επάρκεια αίματος. Φέτος υπογράφηκε νέα τριετής μειωμένη σύμβαση.
Τα άτομα με Θαλασσαιμία και Δρεπανοκυτταρική Νόσο αντιμετώπιζαν πάντα ελλείψεις αίματος οι οποίες μολονότι θεωρούνταν εποχικές (Χριστούγεννα, Πάσχα και καλοκαίρι), ή οφείλονταν σε φαινόμενα όπως ο ιός του Δυτικού Νείλου, η γρίπη, τα χιόνια κλπ. δημιουργούσαν για μεγάλο διάστημα προβλήματα στους ασθενείς. Αυτό οφείλεται στο γεγονός ότι δεν έχει αναπτυχθεί επαρκώς η Εθελοντική Αιμοδοσία στη χώρα μας.
Οι μεταγγίσεις των ασθενών πολλές φορές αναβάλλονται ή στην καλύτερη περίπτωση λαμβάνουν μειωμένες ποσότητες αίματος από αυτές που έπρεπε με αποτέλεσμα να επιβαρύνεται η υγεία τους. Ταυτόχρονα εκβιάζονται να φέρνουν οι ίδιοι αιμοδότες προκειμένου να μεταγγιστούν και μάλιστα πολλές φορές αυτοί οι αιμοδότες χρησιμοποιούνται για να καλύψουν άλλες επιτακτικές ανάγκες του συστήματος αιμοδοσίας. Η έλλειψη αίματος πέραν των επιπτώσεων στην υγεία έχει και σημαντικές ψυχοκοινωνικές προεκτάσεις (άγχος, κατάθλιψη, δυσκολία στην εκπαίδευση, εργασία, κοινωνική και οικογενειακή ζωή).
Πρέπει να αντιληφθούν όλοι ότι η μετάγγιση είναι ζωή αλλά η ζωή δεν είναι μόνο μετάγγιση και οι πολυμεταγγιζόμενοι ασθενείς πρέπει να ζήσουν με αξιοπρέπεια και όχι ως επαίτες της θεραπείας τους.
Δυστυχώς παρά την ύπαρξη του Εθνικού Κέντρου Αιμοδοσίας δεν έχει ολοκληρωθεί η Κεντρική Διαχείριση του Αίματος. Θα έπρεπε δηλαδή να υπάρχει δυνατότητα από το Ε.ΚΕ.Α σε πραγματικό χρόνο να «βλέπει» την προσφορά και τη ζήτηση αίματος και να κάνει κεντρική διαχείριση. Η κεντρική επεξεργασία του αίματος θα εξασφαλίσει ομοιόμορφο, τυποποιημένο, υψηλής ποιότητας προϊόν σε όλη τη χώρα.
Τώρα έχουμε 96 αιμοδοσίες στη χώρα που η κάθε μία συλλέγει αίμα και το επεξεργάζεται κυρίως για τις δικές της ανάγκες, με αποτέλεσμα τα μεγάλα νοσοκομεία να μην μπορούν να ανταποκριθούν στη ζήτηση και κάποια περιφερειακά λόγω των περιορισμένων αναγκών τους να μην προσπαθούν παραπάνω για να συνδράμουν και τα υπόλοιπα.
Η ύπαρξη άνω των 2.000 συλλόγων εθελοντών αιμοδοτών είναι άλλη μια όψη της στρέβλωσης στην οργάνωση της αιμοδοσίας στην Ελλάδα. Ταυτόχρονα η χώρα μας είναι πρώτη σε συλλογή αλλά και πρώτη σε κατανάλωση αίματος ανάμεσα σε 26 χώρες της ΕΕ (Γερμανία, Δανία, Αυστρία, Σουηδία, Ιταλία, κ.α), αφού δεν εφαρμόζει επιτυχώς προγράμματα διαχείρισης του αίματος της αιμοθεραπείας των ασθενών (Patient Blood Management).
Μολονότι το ΕΚΕΑ εγκαινιάστηκε το 2005, απέκτησε Οργανισμό μετά από 11 χρόνια δηλ. το 2016 Επίσης δεν έχει υλοποιήσει το σχεδιασμό του λόγω των αγκυλώσεων του εγκατεστημένου συστήματος της αιμοδοσίας αλλά και της Πολιτείας. Όμως η πανδημία έδειξε με τον πιο σαφή τρόπο την ανάγκη αναδιάρθρωσης του συστήματος και ο καθένας πια οφείλει να αναλάβει τις ευθύνες που του αναλογούν.
Χρειάζεται άμεση στελέχωση τόσο του προσωπικού του Ε.ΚΕ.Α όσο και του προσωπικού των ΝΥΑ (Νοσοκομειακές Υπηρεσίες Αιμοδοσίας) και μάλιστα πριν συνταξιοδοτηθούν όλα τα έμπειρα στελέχη της αιμοδοσίας
Άνοιγμα αιθουσών αιμοδοσίας εκτός νοσοκομείων. Άμεσα στην Αττική άνοιγμα 4-5 αιθουσών (υπάρχει μόνο μία που έκλεισε πριν λίγες μέρες λόγω έλλειψης ιατρού) που θα λειτουργούν όλες τις ημέρες της εβδομάδας με συνεχόμενο διευρυμένο ωράριο πχ 8.30-20.30 και κατάλληλα εκπαιδευμένο προσωπικό και ταυτόχρονα ομάδα εξορμήσεων με 6-7 κινητά συνεργεία με κεντρικό σχεδιασμό των εξορμήσεων αρχικά στην Αττική και γενικά συλλογής αίματος σύμφωνα με τις ανάγκες της χώρας και όχι του κάθε νοσοκομείου.
Επιπρόσθετα χρειάζεται μία συστηματική καμπάνια για την Εθελοντική Αιμοδοσία.
Θα πρέπει επίσης να αναλάβει δραστικό ρόλο το Υπουργείο Παιδείας διότι μόνο έτσι θα μπορέσουμε να χτίσουμε το μέλλον της Εθελοντικής Αιμοδοσίας Οι νέοι άνθρωποι και τα μικρά παιδιά είναι οι αυριανοί αιμοδότες.

Αναδιοργάνωση της αιμοδοσίας – Μια αναγκαιότητα του χθες ζητάει την ολοκλήρωσή της
Η κ. Χάρις Ματσούκα, αιματολόγος και τ. πρόεδρος στο δ.σ. του ΕΚΕΑ, καταθέτει στους Data Journalists τη δική της εμπειρία από την κατάσταση στο σύστημα υγείας αναφορικά με τις ελλείψεις στο αίμα, και το πόσο σημαντικό είναι το τμήμα της αιμοδοσίας.
“Η Αιμοδοσία είναι ένας κρίσιμος και εν πολλοίς αόρατος πυλώνας του Συστήματος Υγείας απαραίτητος για την εύρυθμη λειτουργία του, που επιτρέπει τόσο την καθημερινή ιατρική πρακτική (μεσογειακή αναιμία, χειρουργεία, αιμορραγίες) όσο και εξειδικευμένες σύγχρονες θεραπείες (αιματοογκολογικοί ασθενείς, καρδιοχειρουργική, μεταμοσχεύσεις).
Από το 2000 η Ε.Ε. εξέδωσε οδηγίες για την αναδιοργάνωση των Συστημάτων Αιμοδοσίας και τη συγκεντροποίηση λειτουργιών και διαδικασιών, με στόχο την ασφάλεια, τη βέλτιστη και ισότιμη ποιότητα των προϊόντων αίματος σε όλα τα κράτη μέλη. Μέχρι τότε, κάθε νοσοκομειακή αιμοδοσία φρόντιζε για το αίμα και τη μετάγγιση των ασθενών του νοσοκομείου της.
Όπως είναι εύλογο, το κατακερματισμένο αυτό πρότυπο δεν μπορούσε να ανταποκριθεί στις υψηλές επιστημονικές απαιτήσεις για την ομοιόμορφη ποιότητα και την ασφάλεια του αίματος, είχε προβλήματα ενιαίας διοίκησης και κανόνων, ενώ είχε και τεράστιο κόστος.
Η χώρα μας ενσωμάτωσε την Ευρωπαϊκή Οδηγία στη νομοθεσία της με το ν. 3402/2005, ιδρυτικό νόμο του Εθνικού Κέντρου Αιμοδοσίας (Ε.ΚΕ.Α.) ωστόσο στην πράξη η εναρμόνιση δεν προχώρησε.
Η κεντρική συλλογή, έλεγχος και επεξεργασία του αίματος διασφαλίζει α) ενιαίους κανόνες (εθνικό ερωτηματολόγιο αιμοδότη, κοινοί λόγοι αποκλεισμού σε όλη τη χώρα, προσωπικό άριστα εκπαιδευμένο μόνο γι αυτή τη δουλειά, καλύτερη ποιότητα συλλεγομένου προϊόντος), β) χρήση νέων ακριβών μεθόδων υψηλής τεχνολογίας σε ευρεία κλίμακα και με μικρότερο κόστος (λευκαφαίρεση, αδρανοποίηση) που θα ήταν αδύνατο ή ασύμφορο να εφαρμοσθούν σε κάθε μια από τις 96 αιμοδοσίες και γ) αξιοποίηση όλης της αλυσίδας παραγωγής προϊόντων αίματος.
Σήμερα, αιμοπετάλια παράγονται μόνο από το 35% των μονάδων ολικού αίματος, καθώς τα μικρά νοσοκομεία που δε νοσηλεύουν ειδικές ομάδες ασθενών που τα έχουν ανάγκη (αιματολογικοί, ογκολογικοί, καρδιοχειρουργικοί) δεν τα παρασκευάζουν, ενώ τα μεγάλα νοσοκομεία έχουν συχνά ακάλυπτες ανάγκες.
Ακόμα, η κεντρική οργάνωση της προσέλκυσης εθελοντών με εθνικές καμπάνιες, επιστημονικό σχεδιασμό και προγράμματα που παίρνουν υπόψη τις ειδικές συνθήκες και ιδιομορφίες κάθε περιοχής και στηρίζονται σε στοιχεία (απήχηση σε νέους, σε γυναίκες, επιδημιολογικά δεδομένα περιοχής) μπορεί να εξασφαλίσει αύξηση των εθελοντών αιμοδοτών.
Η χώρα μας, παρότι απαγόρευσε με νόμο την αμειβόμενη αιμοδοσία και έκλεισε τις ιδιωτικές τράπεζες αίματος πολύ νωρίς, το 1979, δεν έχει κατορθώσει να συλλέγει αίμα αποκλειστικά από εθελοντές αιμοδότες, όπως γίνεται σε όλες της χώρες της ΕΕ, και έχει ανάγκη ακόμα από σημαντικό αριθμό (30%) δοτών αντικατάστασης (συγγενικό περιβάλλον των ασθενών).
Η χρήση συγγενών αιμοδοτών είναι ηθικά απαράδεκτη, καθώς αποτελεί εκβιασμένη προσφορά αίματος και για αυτό ακριβώς το λόγο λιγότερο ασφαλή πηγή αίματος. Όλοι οι δείκτες μεταδιδομένων με το αίμα νοσημάτων είναι χαμηλότεροι στους συστηματικούς εθελοντές αιμοδότες συγκριτικά με τους δότες αντικατάστασης.
Επίσης, οι εκκλήσεις σε αιμοδοσία σε εποχές ανάγκης καλύπτουν βέβαια περιστασιακές ελλείψεις αλλά δε μπορούν να αποτελούν την κανονικότητα της χώρας, δεδομένου και ότι το αίμα συντηρείται περίπου ένα μήνα. Έτσι, μόνο η καλά σχεδιασμένη και συνεχής προσέλκυση και η ανάπτυξη «κουλτούρας» εθελοντικής αιμοδοσίας στον πληθυσμό μπορεί να οδηγήσει σε αυτάρκεια ασφαλούς αίματος. Τη περίοδο 2015-2018 η συλλογή αίματος από εθελοντές αυξήθηκε κατά 8 ποσοστιαίες μονάδες (από 55% σε 63%).
Η Ελλάδα συνεχίζει να εισάγει περίπου 20.000 μονάδες αίματος από τον Ελβετικό Ερυθρό Σταυρό, γεγονός δεν μας τιμά ως χώρα και κοστίζει περίπου 4 εκατ. CHF ετησίως. Η εισαγωγή αίματος από την Ελβετία ήταν μια επιλογή ανάγκης που έγινε το 1979, με την απαγόρευση της αμειβόμενη αιμοδοσίας, ώστε να υπάρχει ένα «μαξιλάρι» ασφαλείας για τους ασθενείς με μεσογειακή αναιμία έως ότου οι ανάγκες όλης της χώρας καλυφθούν από αποκλειστικά εθελοντική αιμοδοσία.
Δυστυχώς, 40 χρόνια μετά συνεχίζουμε να εισάγουμε αίμα και το μόνο που κάνει αναγκαία αυτή τη μικρή συγκριτικά με την εθνική συλλογή ποσότητα (20.000 / 580.000 μονάδες, 3%) είναι η εξασφάλιση σε τακτά διαστήματα, συγκεκριμένων ποσοτήτων και ομάδων αίματος για της ανάγκες των ασθενών με μεσογειακή αναιμία, μια «κανονικότητα» προσφοράς αίματος που μόνο ένα οργανωμένο Σύστημα Αίματος με κεντρικά αποθέματα μπορεί να επιτύχει.
Συμπερασματικά, ο στρατηγικός σχεδιασμός για την αναδιοργάνωση της Αιμοδοσίας σε Εθνικό Σύστημα Αίματος που μπήκε σε εφαρμογή κατά την περίοδο 2015-2019 είναι μονόδρομος για τον εκσυγχρονισμό των υπηρεσιών αιμοδοσίας της χώρας, την εναρμόνισή μας με την ευρωπαϊκή (και την εθνική) νομοθεσία και την εξασφάλιση επαρκών αποθεμάτων ασφαλούς, υψηλής ποιότητας αίματος και παραγώγων του για τις ανάγκες των ασθενών.
Η πολιτική αυτή φάινεται να μην αποτελεί προτεραιότητα της κυβέρνησης και της νέας διοίκησης του ΕΚΕΑ. Πλην των επικοινωνιακών κινήσεων με αιμοδοσίες με συμμετοχή επισήμων και ευρεία προβολή από τα ΜΜΕ, δεν προχωρεί το έργο της συγκεντροποίησης και έχουν εγκαταληφθεί τα προγράμματα προσέλκυσης μαθητών, ενώ πρόσφατα ανακοινώθηκε το κλείσιμο της αίθουσας αιμοδοσίας στο Αιγάλεω λόγω έλλειψης γιατρού.
Ευελπιστώ, ότι η αναγκαιότητα της αναδιοργάνωσης της Αιμοδοσίας της χώρας, μια εθνική προτεραιότητα χωρίς κομματική σφραγίδα, θα γίνει κατανοητή από τους αρμόδιους φορείς (Υπ. Υγείας, ΕΚΕΑ), παρότι τα δείγματα γραφής της κυβέρνησης, αυτά της μεροληπτικής στήριξης του ιδιωτικού τομέα και της απαξίωσης του ΕΣΥ, των λειτουργών και των δομών του, δεν εμπνέουν καμία αισιοδοξία”.










Discussion about this post